近日,泌尿外科成功为一位不典型嗜铬细胞瘤患者实施了后腹腔镜右侧肾上腺肿瘤切除手术,手术过程及术后恢复顺利,目前患者已顺利出院。
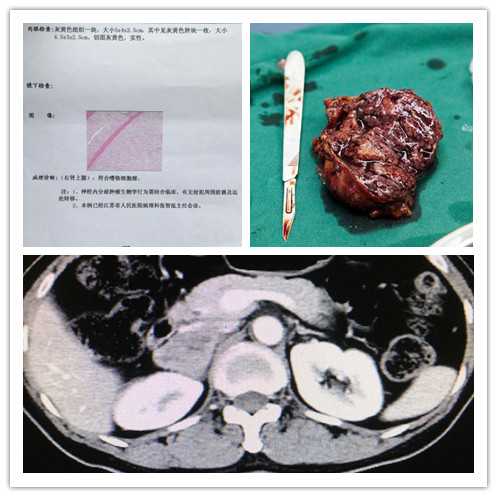
患者,女,47岁,因“体检发现右侧肾上腺占位”入院。该患者平时体位变化和情绪激动时无明显头晕、头痛,无心悸、大汗等症状,入院查高血压三项、皮质醇未见明显异常,血肾上腺素187.31ng/ml(正常值0-100ng/ml);CT提示右肾上腺下方可见软组织影,边缘光整,形态不规则,内部密度欠均匀,最大截面约35×30mm,增强后轻度强化。
虽然该患者症状符合无功能性肾上腺腺瘤表现,但血儿茶酚胺中的肾上腺素指标增高,且追问病史发现患者既往曾有一段血压偏高病史,最高约160/90mmHg,再结合CT影像,泌尿外科张国银主任考虑患者不典型嗜铬细胞瘤或副神经节瘤可能性较大,术前仍需积极调整血压,充分扩容,做到万无一失。
术中剥离瘤体时血压最高约178/113mmHg,瘤体切除后血压最低约95/61mmHg,术后患者生命体征逐步平稳。病理回报示:(右肾上腺)符合嗜铬细胞瘤,证实了张国银主任的术前判断。
嗜铬细胞瘤是一种较为罕见的神经内分泌瘤,主要分泌大量儿茶酚胺,其典型的临床表现为持续性或阵发性高血压,并伴有头痛、心慌、多汗等,少数不典型嗜铬细胞瘤无上述临床表现,其临床诊断比较困难,而且手术潜在风险及难度更高。
目前,腹腔镜肾上腺肿瘤切除是最主要的治疗手段,但因患者外周血管长期在儿茶酚胺的作用下处于收缩状态,在围手术期血压波动及血容量减少可引起剧烈的血流动力学变化,表现为术前术中的高血压或术后的顽固性低血压,以及随之而来的一系列心血管并发症,充分术前准备、术中细致严密的操作以及术后监护是患者顺利度过围手术期的关键。
随着泌尿外科张国银主任及其团队的经验积累以及腹腔镜技术的不断成熟,目前,泌尿外科已常规开展腹腔镜下肾囊肿去顶减压、肾上腺肿瘤切除、肾脏部分切除以及肾癌根治等多种微创手术。(泌尿外科潘良朋)



 苏公网安备 32108102010018号
苏公网安备 32108102010018号